Inhalt
1. Was ist Psoriasis?
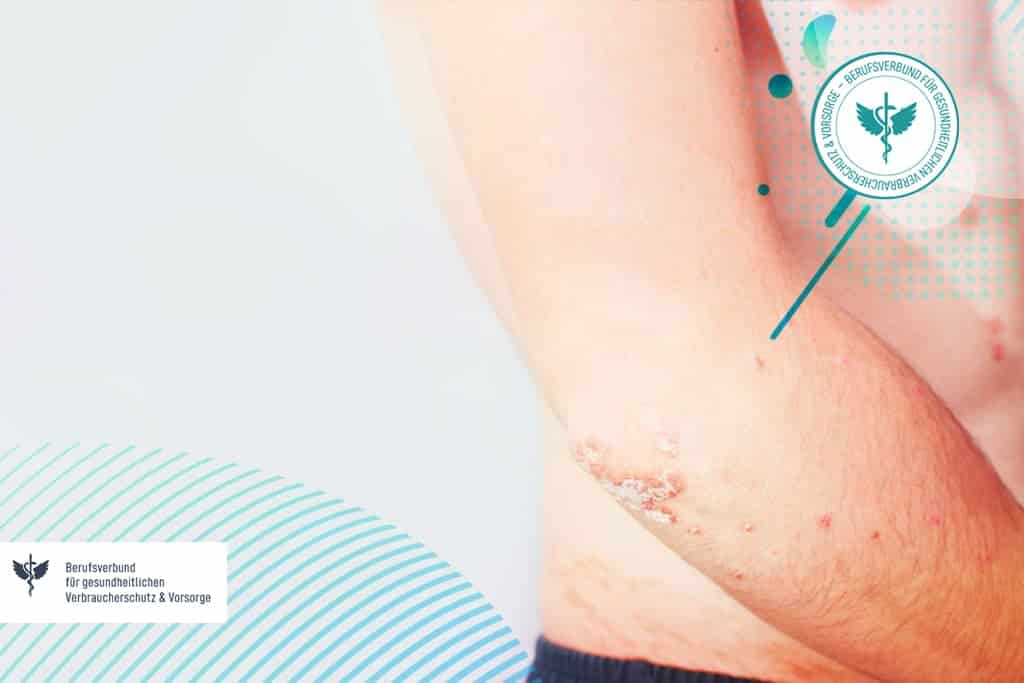
Bei der Autoimmunerkrankung Psoriasis ist vor allem die Epidermis betroffen. Bei der Epidermis handelt es sich um die obere Hautschicht, die sich mit einer Dauer von 23.-27. Tagen systematisch erneuert. Bei einer Psoriasis findet eine übermäßige Schuppung der obersten Hautschicht statt, welche mit einer Entzündung einhergeht. Die Bildung der betroffenen Stellen ist zwar gutartig, führt aber zu einem Juckreiz und gelegentlich zu Schmerzen. Die betroffenen Stellen sind klar abgegrenzt, in der Regel gerötet und mit abgestorbenen, weißen Hautschuppen versehen. Die Erkrankung verläuft schubförmig und kann verschiedene Formen annehmen. [1]
Bei bis zu 90 % aller Fälle handelt es sich um eine Psoriasis Vulgaris. Dabei entstehen meist mehrere, unterschiedlich große Herde, welche scharf vom gesunden Gewebe abgegrenzt sind. Die Form der betroffenen Stellen wird in verschiedene Arten unterteilt.
- Psoriasis anularis: Die betroffenen Stellen sind in Form von Ringen angeordnet
- Psoriasis geographica: Die Stellen ähnelt Landkarten und sind in der Regel großflächiger
- Psoriasis guttata: Die Herde sind tropfenförmig
- Psoriasis gyrata: Betroffene Stellen sind langgezogen wie Girlanden
- Psoriasis inversa: Entzündungen bzw. betroffene Gebiete sind unregelmäßig und ohne ein erkennbares Muster
- Psoriasis nummularis: Die Herde sind in der Größe einer Münze
- Psoriasis punctata: Die Herde sind rund und in Form von größeren Punkten
Neben der Beschreibung der Größe, Anordnung und Form der Herde gibt es weitere Formen der Psoriasis:
Psoriasis pustulosa
Bei dieser Form der Schuppenflechte sind die Herde eitrig und mit Pusteln versehen. Die Pusteln liegen auf den vermehrten schuppenden Stellen. Bei der Psoriasis pustulosa handelt es sich um eine eher seltene Form der Schuppenflechte, welche in zwei Unterkategorien aufgeteilt wird: Typ Zumbusch und Typ Barber. Beim Typ Barber, auch Psoriasis pustulosa palmaris et plantaris handelt es sich um eine Ausprägung, welche ausschließlich Handflächen und Fußsohlen betrifft, während die Psoriasis pustulosa generalisata, also Typ Zumbusch, den kompletten Körper betreffen kann.
Psoriasis arthritis
Bei der Psoriasis arthtitis oder der Psoriasis arthropathica handelt es sich um eine nicht zu vernachlässigende Sonderform der Schuppenflechte. Wie der Name bereits verrät, handelt es sich um eine Psoriasis mit einer entzündlichen Beteiligung der Gelenke. Gelegentlich kann es vorkommen, dass keine sichtbaren betroffenen Herde der Schuppenflechte zu finden sind und lediglich die Gelenke sich entzünden. Die Entzündung betrifft in der Regel periphere Gelenke, also Hände und Füße, kann aber auch große Gelenke angreifen.
Psoriasis erythrodermica
Dies ist die seltenste und schwerste Form. Bei der Psoriasis erythrodermica ist der komplette Körper mit einer Rötung und Befall von Schuppenflechte betroffen, der Zustand des Patienten ist durch viele, teils unspezifische, Symptome geprägt. Diese Form der Schuppenflechte tritt in der Regel nach einem langen, eher schweren Verlauf der Psoriasis vulgaris und betrifft bis zu 2,25 % aller Patienten. [2]
Neben den verschiedenen Formen der Schuppenflechte wird die Autoimmunerkrankung der Haut auch nach dem Entstehungszeitraum eingeteilt.
Psoriasis Typ I tritt vor dem 40. Lebensjahr auf und ist im Verlauf in der Regel schwerer und verfügt über eine hohe Anzahl an Schüben und Rezidiven.
Psoriasis Typ II tritt nach dem 40. Lebensjahr auf, in der Regel um das 60. Lebensjahr. Hier sind die Verläufe deutlich milder und die Schübe seltener.
2. Welche Ursachen gibt es?
Bei der Psoriasis handelt es sich um eine Autoimmunerkrankung der Haut. Der Organismus greift eigene Hautzellen vermehrt an, was zu der Entstehung von Entzündungen führt. Genaue Ursachen sind nicht bekannt, eine Vererbung ist aber sehr wahrscheinlich. Die Schuppenflechte tritt familiär gehäuft auf. Man spricht von einer multifaktoriellen Vererbung, die Kombination aus verschiedenen vererbbaren Faktoren spielen eine Rolle. Dabei werden genetische und nicht genetische Faktoren in der Kombination für den Ausbruch der Psoriasis verantwortlich gemacht, eine Abgrenzung von Umweltfaktoren ist nicht möglich. Bei den Patienten wird eine Überstimulation der dendritischen Zellen (Zellen, welche an den Prozessen der Immunreaktion beteiligt sind) sowie den T-Helferzellen (Zellen, die an den Antigenen beteiligt sind) beobachtet. In der Regel benötigt die Haut bis zu 28. Tage, um neue Schuppen zu bilden. Bei einer Psoriasis geschieht die Neubildung innerhalb von drei bis fünf Tagen, wodurch sich die harten, erhabenen Herde bilden.
Neben der genetischen Vererbung spielen auch Risikofaktoren eine Rolle. Durch verschiedene Umweltfaktoren sowie Erkrankungen steigt die Wahrscheinlichkeit, dass es zum Ausbruch der Autoimmunerkrankung kommen kann. Dazu gehören folgende:
- Eine dauerhafte Reizung der Haut, die durch chemische oder mechanische Ursachen bedingt ist. Dazu gehört zum Beispiel Druck, Reibung, Kontakt mit reizenden Stoffen und andere.
- Eine Immunschwäche bzw. Erkrankungen, die mit einem dauerhaft geschwächten Immunsystem einhergehen.
- Dauerhafte Stressbelastung sowie psychische Erkrankungen
- Infektionen
- Sonnenbrand und Entzündungen der Haut
- Missbrauch von Alkohol und Drogen
- Veränderungen des Hormonhaushaltes durch Schwangerschaft, Menstruation, Medikamente, Wechseljahre, Unfälle
- Nebenwirkung bei einigen Medikamenten wie zum Beispiel ACE-Hemmer oder Beta-Blocker
3. Welche Symptome & Anzeichen gibt es?
Die Entzündungsherde auf der betroffenen Haut sind klar sichtbar, fühlen sich fest, schuppig und teilweise schorfig an und sind gerötet, häufig aber auch weiß bis silbern. Rund zwei Drittel aller Patienten tragen neben den betroffenen Stellen den Juckreiz als das deutlichste, spezifische Symptom. Die betroffenen Stellen können an unterschiedlichsten Körperstellen ausgeprägt sein.
- Psoriasis capitis: Hier sind die Kopfhaut, manchmal mit der Beteiligung des Nackens betroffen. Bei einer schweren Form der Psoriasis können Haarfollikel betroffen sein, wodurch es zum Haarausfall führen kann. Auch Ohren und Teile des Gesichts können betroffen sein.
- Psoriasis palmoplantaris: Bei dieser Form sind vor allem Handflächen und Fußsohlen betroffen. Die Erkrankung kann zu Schmerzen im Alltag führen, auch die Sensorik der Hände und Finger ist durch die Bildung der Herde eingeschränkt.
- Psoriasis inversa (Psoriasis intertriginosa): Die Schuppenflechte ist an den großen Hautfalten angesiedelt. Dazu gehören alle größeren Gelenke, wie zum Beispiel Knie, Ellenbogen, Gesäßfalte, Achselhöhlen oder Leistenbeugen.
Auch andere Bereiche, welche nicht durch spezielle Formen gekennzeichnet sind, können betroffen sein. Dazu gehören der Genitalbereich, die Ohren, die obere Seite der Füße, Arme, Waden, Bauch, Rücken, deutlich seltener das Gesicht.
Die Beteiligung der Haut ist sehr häufig, aber nicht zwingend vorhanden. Teilweise können Gelenke und Organe betroffen sein und je nach Organsystem eine sehr untypische Symptomatik hervorrufen. Neben den lokalen körperlichen Symptomen, welche sich beispielsweise durch Schmerzen, Verdauungsbeschwerden, Schwierigkeiten beim Stuhlabsatz und Urinabsatz äußern können, leiden Patienten ebenso an Müdigkeit, Fieber, Abgeschlagenheit und Schwäche. Am häufigsten betroffene Organe und Gewebe sind Herz-Kreislauf-System, Augen und Knochen. Bei der Psoriasis arthropathica können auch weitere Organe durch Entzündungen betroffen sein, ebenso spricht die Entzündung der Gelenke in Fingern und Zehen für diese Form.
Sehr häufig sind die Fingernägel und die Zehennägel betroffen. Diese können sich verformen, verhornen, dicker werden, sich verfärben, brüchig werden und ihre Beschaffenheit stark verändern, zum Beispiel klumpartig und unkontrolliert wachsen. Durch die Beteiligung der Nägel wird häufig zuerst an einen Nagelpilz gedacht, bevor die Verdachtsdiagnose Psoriasis gestellt und später gesichert wird.
Neben den somatischen Symptomen ist auch die Beteiligung der Psyche häufig vertreten. Patienten können Symptome entwickeln, die einer Depression ähnlich sind. Dadurch, dass die Psoriasis häufig im direkten Zusammenhang mit dem Stresslevel und der psychischen Verfassung steht, ist es besonders gefährlich, da die Schübe ausgelöst werden können.
4. Wie diagnostiziert man sie?
Die Diagnostik der Psoriasis ist komplex und bedarf verschiedener Verfahren. Vor allem, wenn die Haut nur wenig betroffen ist, ist die Diagnose schwer zu stellen. Bei einem typischen Erscheinungsbild ist aber eine Untersuchung und Sichtbefund nahezu ausreichend, da die Herde sehr typisch aussehen. Zusätzlich werden Blutwerte erfasst, im Zweifel muss eine Biopsie durchgeführt werden, um die Diagnose zu sichern. Das diagnostische Verfahren wird ebenso verwendet, um eine Differenzialdiagnose zu sichern.
Die Psoriasis kann mit anderen Erkrankungen verwechselt werden, dazu gehören zum Beispiel Pityriasis rosea oder rubra, Mykosen, allergische Reaktionen, Syphilis, HIV oder verschiedene Ekzeme. Seltener wird die Schuppenflechte mit Neurodermitis in Verbindung gebracht.
Die Ausprägung der Erkrankung wird mit einem speziellen Test für Psoriasis gemessen. Das bekannteste Verfahren nennt sich PASI (Psoriasis Area and Severity Index), dabei werden auf einer Skala von 0 bis 72 die Herde bzw. die Ausprägung der Erkrankung gemessen. Dies soll der Bewertung des Ist-Zustandes dienen und die Überwachung der Entwicklung ermöglichen. Ein weiterer Test ist der HRQL Text, welcher ebenso in der Diagnostik der Psoriasis eine Rolle spielt. Hier werden aber allgemeine Faktoren der Lebensführung und Lebensqualität der Betroffenen erhoben. [3]
5. Wie ist der typische Krankheitsverlauf?
Die Autoimmunerkrankung kann sehr unterschiedlich verlaufen. Der Beginn fällt unterschiedlich auf, in der Regel handelt es sich aber um einen Herd, welcher größer wird. Später sind andere Stellen ebenso betroffen. Ebenso kann eine Psoriasis beim ersten Schub mit Fieber, Unwohlsein, Müdigkeit und Jucken auftreten. Die Herde können zu Beginn hell sein und an trockene Hautstellen erinnern.
Die Erkrankung verläuft in der Regel schubförmig, ein Schub kann mehrere Tage oder Wochen anhalten und neue Herde bilden. Bei rund 25 % der Patienten mit einer Psoriasis gibt es nur einen Schub, die Erkrankung kann von alleine ausheilen. Verantwortlich für den Schub ist häufig ein besonders starkes, teils traumatisierendes Erlebnis, welches mit einer hohen Stressbelastung verbunden ist. Dies kann beispielweise ein Wechsel der Lebensumstände sein, wie ein Jobwechsel, Trennung vom Partner, Ausbruch einer anderen Erkrankung, ein Unfall, Operationen, Verlust eines Angehörigen etc.
Eine Psoriasis ist in der Regel nicht letal, nur wenige Fälle führten in einem starken Schub und in der Kombination mit anderen negativen Umständen zu einem Tod. Psoriasis ist nicht durch Medikamente oder Therapieverfahren heilbar, kann aber in der Symptomatik deutlich gelindert werden.
6. Welche Behandlungsmethoden bzw. Therapien gibt es?
Je nach Form gibt es verschiedenste Verfahren, um die Psoriasis symptomatisch zu behandeln. Die Behandlung ist stark von der Symptomatik und der Form der Psoriasis abhängig. Die Schuppenflechte gilt als eine schwer behandelbare Erkrankung, viele Patienten sind mit der Therapie unzufrieden und brechen die Behandlung ab. Da sie mit vielen anderen Erkrankungen in einem Zusammenhang steht, sollten alle Grunderkrankungen oder darauffolgende Indikationen möglichst gut behandelt werden, damit die Psoriasis nicht durch andere Aspekte beeinflusst wird.
6.1 Schulmedizin
Die Behandlung der Psoriasis wird in der Schulmedizin über Medikamente eingenommen. Die Arzneimittel fallen sehr unterschiedlich aus und können sowohl innerlich, als auch äußerlich verwendet werden. Medikamente zur oralen Einnahme lindern Entzündungsprozesse, unterdrücken die Immunreaktion und unterstützen Stoffwechselprozesse. Viele der Medikamente sind reich an Nebenwirkungen und können innere Organe, wie zum Beispiel die Leber belasten. Ebenso gibt es Präparate, die subkutan, also mit einer Spritze unter die Haut verabreicht werden.
Ebenso gibt es zahlreiche Salben und Cremes, die eine medizinische Wirkung haben und direkt auf die Herde aufgetragen werden. Diese sollen das kranke Gewebe abtragen, die verhornten Stellen aufweichen, den Juckreiz lindern und die Entzündung reduzieren.
Zur Behandlung von mittelschweren und schweren Verlaufsformen werden Biologika eingesetzt. Diese Medikamente sind modern und sollen dazu führen, dass die Entzündungen reduziert werden. Dies geschieht durch die Beeinflussung der Botenstoffe, welche für eine starke Immunreaktion verantwortlich sind. Das Ziel ist, die Symptomatik um bis zu 75 % zu reduzieren und eine deutliche Besserung zu erlangen.
6.2 Naturheilkunde
Die Naturheilkunde bietet verschiedenste Phytotherapeutika, die zu einer Verbesserung der Symptome führen sollen. Die Pflanzen können in eine natürliche Creme verarbeitet werden oder auch als ein Tee eingenommen werden. Die Kräuter können sowohl in einer Kombination, als auch einzeln verwendet werden.
- Aloe Vera
- Ballonrebenkraut
- CBD bzw. Cannabidiol Öle, Cremes und Salben
- Eichenrindenextrakt
- Kamilleblüten
- schwarzer Tee
- Stiefmütterchenkraut
- Süßholz-Extrakt
- Zinnkraut
Auch weitere Tees sollen einen positiven Einfluss auf die Schuppenflechte nehmen. Dazu gehört das Kräutergemisch Maria Treben. Der Tee sollte in Maßen getrunken werden, auch eine Tinktur auf alkoholischer Basis kann Abhilfe schaffen. Ebenso werden dem grünen Tee positive Eigenschaften zur Linderung der Symptomatik nachgesagt.
Neben der phytotherapeutischen, also pflanzlichen Mitteln verschafft Salz bzw. salzige Seeluft Abhilfe auch während eines Schubs. Viele Patienten verbringen aus diesem Grund den Urlaub an der Nordsee, da dort die Konzentration des Meeressalzes in der Atemluft besonders hoch ist.
6.3 Alternative Therapieformen
Einige Menschen verwenden unterstützend alternative Heilmittel, um die Schuppenflechte zu behandeln. Beispielweise werden verschiedene Präparate aus dem Bereich der Homöopathie angewandt. Eine Studie zeigte, dass durch eine homöopathische Behandlung sich die Symptome bei 34 % der Probanden um rund 10 % besserten. Es ist von keinem starken Ergebnis auszugehen.
Ebenso soll eine Lichttherapie bzw. UV-Strahlung positiv auf die betroffenen Stellen wirken. Die Bildung von Vitamin D in der Haut soll ebenso eine positive Auswirkung auf die Entwicklung der Schuppenflechte nehmen. Eine direkte Sonneneinstrahlung ist aber auf Dauer zu vermeiden, da ein Sonnenbrand zur starken Reizung der Epidermis führt und einen Schub der Psoriasis begünstigen kann.
Zu weiteren alternativmedizinischen Verfahren gehören die traditionelle chinesische Medizin, also Akkupunktur, sowie Schüßlersalze und Aromatherapie.
6.4 Psychologische Betreuung
Die Psyche spielt bei der Psoriasis eine große Rolle. Menschen mit psychischen Erkrankungen neigen häufiger dazu, an der Autoimmunerkrankung zu leiden, während die Symptome der Psoriasis die Psyche einschließen. Depressive Phasen oder Schübe bei einer manisch-depressiven Störung können den Ausbruch eines weiteren Schubs begünstigen. Um Ausbrüche zu reduzieren ist es besonders wichtig, durch eine professionelle psychiatrische oder psychologische Betreuung unterstützt zu werden. In der Therapie werden Strategien entwickelt, die die psychische Verfassung stabilisieren sollen. Ebenso wird der Umgang mit der Erkrankung geschult. Viele Menschen leiden an Schamgefühlen, verlieren das Selbstwertgefühl und das Selbstbewusstsein, sind in sich gekehrt und im sozialen Umgang sehr unsicher. Sowohl die optische Einschränkung, als auch der Juckreiz, Schmerzen und andere Symptome üben Druck auf den Patienten aus. Mit einer Therapie und ggf. Selbsthilfegruppen soll die Psyche des Patienten gestärkt werden. Teilweise können Medikamente zum Einsatz kommen, die zur Behandlung der psychischen Symptome beitragen sollen.
Entspannungstechniken sollen zu der Stabilisierung der Psyche beitragen und die Ausbrüche der Schübe hinauszögern. Es können Verfahren wie Meditation, Autogenes Training, Progressive Muskelrelaxation oder Traumreisen verwendet werden.
Bei allen Behandlungsmethoden der verschiedensten Kategorien ist die Individualität des Menschen zu beachten. Vor allem bei einer Psoriasis sind die Wirkungen der einzelnen Verfahren kaum vorhersehbar, aus diesem Grund müssen sich Betroffene ggf. auf eine lange Suche einstellen, bis ein passendes Mittel zur Linderung gefunden wird. Häufig wirkt eine Kombination aus verschiedenen Verfahren besonders gut.
7. Gibt es Hausmittel für Psoriasis?
Patienten, welche an der Schuppenflechte erkrankt sind, können den Verlauf stark beeinflussen. Dazu gehören verschiedene Produkte, die sowohl äußerlich, als auch innerlich verwendet werden. Positive Wirkungen zeigen natürliche Stoffe wie MGO. Der Stoff MGO (Methylglyoxal) ist im Manuka-Honig zu finden, dieser kann auf die betroffenen Stellen aufgetragen werden.
Ebenso wirken sich das CBD Öl bzw. CBD-haltige Cremes positiv auf die Symptome der Schuppenflechte aus. Auch kann Kokosöl zur Pflege der betroffenen Stellen verwendet werden.
Heilerde zeigt ebenso positive Auswirkungen auf die Schuppenflechte, die betroffenen Stellen werden geschmeidiger, verhornen weniger und die Haut wird besser versorgt.
8. Wie kann man Psoriasis vorbeugen?
Durch die Beteiligung der genetischen Faktoren kann ein Ausbruch nicht ausgeschlossen werden. Allerdings kann das Risiko, an einer Psoriasis zu erkranken, etwas gemindert werden. Ein sehr wichtiger Punkt hier ist die Psychohygiene und Work-Life-Balance. Menschen mit einem stabilen psychischen Hintergrund erkranken deutlich seltener an einer Schuppenflechte. Auch das Vermeiden anderer Risikofaktoren kann dabei helfen, das Risiko zu reduzieren. Dennoch kann eine Psoriasis jeden Menschen befallen.
9. Umgang mit Kindern mit einer Psoriasis
Kinder sind zwar seltener betroffen, können aber bereits ab der Geburt an einer Schuppenflechte erkranken. Die Behandlung der Kinder unterscheidet sich kaum von der Therapie der Erwachsenen, dieselben Faktoren müssen im Alltag beachtet werden. Wichtig ist es aber, die Psyche des Kindes stets zu beachten. Viele Kinder, welche mit einer Psoriasis aufwachsen, tragen einen häufig unentdeckten Druck, ein Gefühl von Scham und sind sehr zurückhaltend. Die Herde beeinträchtigen häufig das Selbstbewusstsein der Kinder und hindern sie auch in der Entwicklung des Sozialverhaltens. Der psychische Druck wird durch das Aushalten des anhaltenden Juckreizes verstärkt. Häufig sind betroffene Kinder in sich gekehrt und verschlossen. Um dem Kind eine unbeschwerte Kindheit und einen guten Start in das Erwachsenenleben zu ermöglichen, ist eine regelmäßige psychologische oder therapeutische Begleitung von Vorteil. Sowohl Kinderpsychologen, als auch Ergotherapeuten unterstützen die kleinen Patienten in der Bewältigung der Erkrankung.
10. Körperpflege bei einer Psoriasis
Um die betroffenen Hautstellen nicht übermäßig zu reizen, werden schonende, sanfte Reinigungsmittel empfohlen. Diese sollten pflegend sein und möglichst keine Zusätze, wie zum Beispiel Duftstoffe enthalten. Die Reaktion auf Pflegeprodukte ist sehr individuell, es bedarf einer präzisen Suche nach einem passenden Duschgel oder Shampoo. Viele Pflegeprodukte trocknen die Haut aus und reizen das Gewebe, wodurch die Symptomatik sich verschlimmern kann. Für Patienten mit einer Psoriasis gibt es ebenso spezialisierte Produkte, die besonders schonend und lindern auf die Herde wirken und das Bilden von neuen Herden reduzieren sollen. Eine ausreichende Feuchtigkeitspflege wirkt meist auch positiv auf die betroffenen Stellen.
Ebenso ist es wichtig, die Haut vor Umwelteinflüssen wie anhaltende, direkte Sonneneinstrahlung zu schützen, daher ist das Verwenden von Sonnencremes ohne Zusätze unbedingt zu empfehlen. Auch das Baden im stark gechlorten Wasser sollte nach Möglichkeit reduziert werden, lässt sich der Fall nicht vermeiden, so müssen die komplette Haut und insbesondere betroffene Stellen sorgfältig gepflegt werden.
11. Ernährung bei einer Psoriasis
Die Erkrankung tritt häufig in Kombination mit Allergien und Unverträglichkeiten auf, beispielweise ist Zöliakie häufiger bei Patienten mit einer Psoriasis vorzufinden. Um die Symptome zu lindern sollte man unbedingt auf alle Produkte verzichten, welche eine auch nur leichte Unverträglichkeit hervorrufen, wie beispielweise Gluten. Bei Patienten mit einer Zöliakie wurde eine deutliche Verbesserung der Psoriasis Symptomatik beobachtet, nach dem sie mehrere Wochen auf Gluten verzichteten.
Eine allgemein ausgewogene und vitaminreiche Ernährung trägt zur Verbesserung des Hautbildes bei und unterstützt die Rückbildung der Herde oder kann die Entwicklung der betroffenen Stellen eingrenzen. Empfohlen sind unter anderem die Omega-3-Fettsäuren, welche im Fisch, verschiedenen pflanzlichen Ölen, Nüssen und Samen enthalten sind.
Quellenverzeichnis:
- https://flexikon.doccheck.com/de/Psoriasis#Differentialdiagnose
- https://www.enzyklopaedie-dermatologie.de/dermatologie/erythrodermia-psoriatica-1280
- https://www.psoriasis-netz.de/lexikon/pasi